Кишечное кровотечение выделение крови в просвет толстой или тонкой кишки – симптом, требующий скорейшего врачебного вмешательства. Его причиной может быть патологический процесс в кишечнике и в сопряженных с ним органах, либо травма. Если вовремя не принять меры по остановке, оно может представлять серьезную опасность для жизни больного.
Кровотечение 12-перстной кишки – самые распространенное после желудочного. На его долю приходится 30% от всех случаев желудочно-кишечных кровоизлияний (на долю желудочного – больше 50%). 10% источников поражения локализуются в толстом кишечнике, и 1% – в тонком.
Профузное желудочное кровотечение различить с кишечным достаточно непросто из-за схожести их признаков, соседнего расположения органов и принадлежности к единой системе.
Международной классификацией болезней десятого пересмотра (МКБ-10) кровоизлияния желудка и кишечника объединены в одну группу К92.
По локализации кровопотерь:
- Возникшие в верхнем отделе кишечника (12-перстной кишке),
- Возникшие в нижнем отделе кишечника (тонкой, толстой, прямой кишке).
По способу проявления:
- Имеющие явные признаки присутствия,
- Скрытые, незаметные для пострадавшего.
По характеру протекания:
- В острой форме,
- В хронической форме.
Их принято делить на 4 группы:
- Заболевания язвенной и неязвенной природы. Язвенные поражения – самая распространенная причина кишечных кровотечений (около 75% всех случаев, а отдельно у мужчин показатель выше).
К ним относятся:
- Язва 12-перстной кишки, возникшая после резекции желудка и других хирургических вмешательств в ЖКТ,
- Неспецифический язвенный колит,
- Множественные язвы толстого кишечника, сопровождающие болезнь Крона,
- Кровоточащие язвы, возникающие в результате ожога слизистой (из-за отравления концентрированной кислотой, ртутью, свинцом и т.п., длительного приема медикаментозных препаратов),
- Язвы в местах механической травмы ЖКТ,
- Образовавшиеся на фоне стресса или физического перенапряжения.
Кишечные кровотечения неязвенного характера:
- Дивертикулы (мешкоподобные наросты на стенках кишечника),
- Бактериальный колит,
- Геморроидальные шишки, образующиеся в результате аномального расширения вен прямой кишки,
- Трещины в анальном проходе,
- Злокачественные (саркома, рак) и доброкачественные (полипы, липома и т.д.) опухолевые образования разной локализации,
- Паразитарные болезни,
- Инфекции.
Болезни, вызывающие повышение артериального давления в воротной вене печени (портальную гипертензию):
- Цирроз,
- Тромбоз воротной вены и других печеночных вен,
- Гепатит,
- Сжатие воротной вены опухолью или рубцовой тканью
Заболевания сосудов:
- Атеросклероз,
- Склеродермия,
- Воспаления стенок,
- Аневризмы (истончение стенок),
- Тромбоз и эмболия (закрытие просветов),
- Ангиодисплазия (рост числа и размеров кишечных сосудов),
- Красная волчанка,
- Врожденные аномалии.
Патологии крови:
- Проблемы со свертываемостью в результате дефицита тромбоцитов, либо генетически обусловленные,
- Нарушения, входящие в группу геморрагических диатезов, особенность которых – спонтанные кровоизлияния, самопроизвольные или спровоцированные небольшими травмами (тромбастения и др.),
- Лейкозы.
Внутрикишечное излияние у грудничков может спровоцировать заворот кишок, кишечная непроходимость.
Болезнь выражается не столько выделением крови, сколько запорами, газообразованием, острыми животными болями.
Другой фактор – врожденные аномалии кишечника и новообразования.
У детей старшего возраста основные виновники кишечного кровотечения – полипы. Распространенная причина кровоизлияния у маленьких детей – инородные предметы в пищеварительном тракте, повреждающие слизистую.
Когда внутреннее кишечное кровотечение достаточно сильное, то диагностировать его не составляет труда. Его определяют по присутствию крови в каловых массах и рвоте.
Если кровь присутствует в стуле в неизменном виде, то это говорит о ее разовой потере свыше 100 мл. Это может быть профузное желудочное излияние, либо кровопотери 12-перстной кишки кок итог обширной язвы. Если же кровь бежит долго, она под воздействием ферментов выделяет железо и окрашивает стул в черный, дегтярный цвет. При небольших выделениях изменения кала визуально не видны.
Не всегда темный цвет кала – признак кишечного кровотечения. Иногда это следствие приема пищи, богатой железом, или некоторых лекарственных препаратов. А иногда – результат проглатывания крови больным (такое может случиться, в том числе, при повреждении носоглотки или ротовой полости).
Иногда, из-за реакции крови с кислым желудочным соком, рвотные массы приобретают насыщенный коричневый цвет.
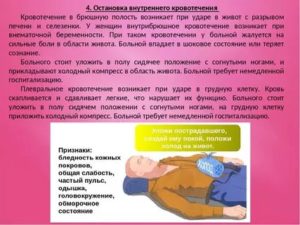
- Анемия. Возникает в результате длительных кровопотерь, когда организм не способен компенсировать утерянные эритроциты. Анемию, не прибегая к медицинским анализам, можно опоздать по слабому, сонливому состоянию, головокружению, обморокам, чрезмерной бледности, синюшности, ломкости волос и ногтей, тахикардии,
- Разнообразные расстройства пищеварительного процесса: тошнота, рвота, понос или запор, чрезмерное образование газов, вздутие живота,
- Часть пострадавших от кишечного кровотечения испытывают беспричинную тревогу, страх, сменяющиеся заторможенностью или чувством эйфории.
- Кишечные боли. В зависимости от болезни, спровоцировавшей кишечное кровотечение, характер болевого синдрома может быть разным. Так, язву двенадцатиперстной кишки сопровождает сильная, резкая, боль в животе, причем она уменьшается, когда кровотечение открывается. У больных раком боль ноющая, тупая и появляется эпизодически. При язвенном колите она мигрирует, а в случае дизентерии – сопровождает позывы к дефекации.
Портальная гипертензия, кроме кишечного кровотечения, проявляется типичными для нее симптомами:
- Снижением массы тела больного,
- Появлением сосудистых звездочек,
- Сильным покраснением ладоней (эритемой).
У таких больных анамнез часто обнаруживает пережитый гепатит или длительный прием алкоголя.
Проблемы со свертываемостью крови, сопутствующие циррозам, являются причиной массивных, упорных кишечных кровотечений.Неспецифический язвенный колит сопровождается фальшивыми позывами в туалет, а сам стул – жидкий, гнойный, слизистый, с примесями крови. При заболеваниях воспалительного характера кишечное кровотечение наблюдается на фоне высокой температуры.
При раке кишечника характерны небольшие кровяные выделения, дегтеобразный кал вкупе с типичными симптомами для этой болезни: резким похудением, нарушением аппетита.
Следует помнить, что порой кровоизлияние ничем не проявляет себя и обнаруживается случайно во время медицинского обследования по поводу иных болезней, в том числе и не имеющих отношения к желудочно-кишечному тракту.
Оно бывает:
- Удовлетворительным: человек находится в сознании, на нормальном уровне его давление, гемоглобин и число эритроцитов, но пульс учащен,
- Среднетяжелым: ухудшается свертываемость, резко снижается гемоглобин (до половины от нормального), давление понижается, появляется тахикардия, холодный пот. Кожные покровы бледные,
- Тяжелым: отекает лицо, гемоглобин очень низкий (до 25% нормы), давление сильно понижено, пульс учащен. Наблюдается заторможенность в движениях и речи. Такое состояние нередко приводит к коме и требует срочных реанимационных мероприятий.
Если кровоточит кишечник, первая доврачебная помощь заключается в мероприятиях, направленных на уменьшение кровопотери:
- Больному следует обеспечить покой: уложить его на спину и слегка приподнять ноги:
- Ни в коем случае не стимулировать работу ЖКТ. Питье и питание при кишечном кровотечении следует исключить,
- Максимально сузить сосуды: положить на возможный очаг поражения ледяную грелку или что-нибудь холодное.
Первая помощь в домашних условиях не должна включать клизмы и промывание желудка.
Обследование больных с кровотечениями проводится гастроэнтерологом и эндоскопистом. Оценивается состояние кожных покровов, пальпируется живот.
Проводится пальцевое обследование прямой кишки, цель которого – выявление полипов и геморроидальных шишек, а также оценка состояния расположенных рядом с кишечником органов.
Для определения тяжести в срочном порядке исследуют кровь больного (клинический анализ и коагулограмму), устанавливая величину гемоглобина и эритроцитов и способность крови к свертыванию.
Сдается кал на скрытую кровь. У больного собирают анамнез, проверяют давление и пульсацию.
Чтобы определить источник кишечного кровотечения, применяют инструментальные методики:
- Эндоскопию (в большинстве она случаев определяет источник и дает возможность одновременно провести лечение (электрокоагуляцию больного сосуда или другое) и
- Колоноскопию (исследование верхних отделов).
- Дополнительную информацию получают путем рентгенологического исследования и сцинтиграфии с использованием меченых эритроцитов.
Результаты инструментальной диагностики имеют определяющее значение в вопросе, что делать при желудочном или кишечном кровоизлиянии.
В экстренной госпитализации нуждаются пострадавшие от кишечного кровотечения с признаками геморрагического шока (низкое давление, тахикардия, холодные конечности, синюшность). Срочно проводят эндоскопию, фиксируется источник кровопотери, принимаются меры по остановке кровотечения.
Постоянно оцениваются показатели движения крови и ее клеточный состав. Пациенту вводятся препараты крови.
Но чаще всего лечение носит консервативный характер и обращено к устранению очага кишечного кровотечения, оживлению системы гемостаза и возмещению крови до нормального объема.
Назначаются препараты для остановки крови.
Чтобы снизить давление в воротной вене, медикаментозно стимулируют активность тромбоцитов. Учитывая масштаб кровопотери, вводят препараты-плазмозаменители и кровь доноров.
Источник: https://xn--90ad9d.xn--p1ai/bolezni-kishechnika/kak-ostanovit-kishechnoe-krovotechenie.html
Поставить диагноз «внутреннее кровотечение» бывает сложно врачу, не имеющему хирургической практики. Симптомы очень сомнительны и длительное время не вызывают беспокойства. Окончательно подтвердить предположение можно только в результате углубленного обследования с использованием эндоскопической техники.
Даже будучи уверенным в признаках внутреннего кровотечения, приходится затратить время, чтобы отыскать источник потери крови и назначить лечение. Для этого пациент должен как можно раньше госпитализироваться в условия стационара.
Все органы человеческого тела снабжаются кровеносными сосудами. Разрыв сосудов (артерий или вен) вызывает накопление крови в ближайших полостях, которые образованы анатомическими структурами (связками, стенками органов и брюшины, мышцами). Это могут быть:
- суставная сумка,
- пространство между плевральными листками,
- желудок и петли кишечника,
- мочевой пузырь,
- полость брюшины и забрюшинное пространство,
- сердечная сумка,
- головной мозг,
- яичники у женщин.
То, что мы называем «кровоизлиянием, инсультом», тоже относится к внутреннему виду кровопотери. Ведь при инсульте, например, в вещество мозга, яичник происходит скапливание крови в закрытом пространстве, оно вызывает растяжение, давление на окружающие ткани.
Полость накопления крови обязательно связана с кровоточащим сосудом или поврежденным органом. Все симптомы проявления делятся на общие, указывающие на степень кровопотери, нарастающую анемию, и локальные, которые могут отличаться, в зависимости от поврежденного внутреннего органа и сосуда.
К общим симптомам можно отнести:
- сухость во рту, жажду;
- нарастающую слабость до степени сонливости;
- потемнение в глазах;
- бледность кожи;
- головокружение, обморок.
При осмотре врач отмечает пониженное артериальное давление, тахикардию.
Все общие симптомы говорят о нарастании малокровия. Они более выражены при повреждении крупной артерии или вены (возможно, сразу нескольких сосудов). При внутреннем кровотечении из эрозированной язвы, капилляров, сосуда маленького диаметра признаки выражены слабо. Для их проявления требуется время.
К местным проявлениям относят симптомы, указывающие на поврежденный орган. Скопление крови вызывает боли как реакцию на растяжение полости.
- Кровоизлияние в сустав конечностей — боли в суставе, нарушенное сгибание, увеличение объема по сравнению со второй рукой или ногой.
- Кровоизлияние в головной мозг — выраженная распирающая головная боль, неврологическая симптоматика, в зависимости от локализации (парез или паралич конечностей, асимметрия лица, нарушение чувствительности).
- При повреждении желудка и кишечника — рвота с кровью, черный жидкий стул, острые боли в животе, метеоризм.
- Для легочного кровотечения характерно усиление кашля, кровохарканье, нарастание одышки, боли в грудной клетке.
- Если кровь скапливается в плевральной полости, то появляются признаки сдавления легкого на стороне поражения, боли, одышка, изменение положения тела больного (сдавливает и щадит больной бок).
- Выход накопившейся крови в брюшину и забрюшинное пространство сопровождается болями в животе, вынужденным сидячим положением пациента, иррадиацией болей в ключицы и шею. При забрюшинной локализации возможны боли в пояснице.
- Кровоизлияние в яичник и разрыв матки вызывает скопление крови в малом тазу, боли в паху и боковых отделах живота, чувство давления на прямую кишку.
Кровохарканье — объективный симптом кровотечения
Локальные признаки подсказывают верный диагноз и тактику, как остановить кровотечение.
Первая помощь при внутреннем кровотечении заключается в вызове «Скорой помощи», предотвращении нарастания кровопотери из-за неправильных советов окружающих.
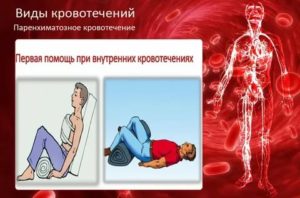
При подозрении на внутреннее кровотечение человеку следует обеспечить:
- максимально расслабленное лежачее положение, чтобы не напрягались мышцы живота;
- приподнять ноги с помощью валика или подушки;
- при рвоте помочь повернуться на бок;
- положить на живот или грудную клетку холод (лед, грелку, бутылку с холодной водой);
- влажной салфеткой протереть лицо, виски.
Нужно дождаться приезда «Скорой помощи», не оставлять пациента одного. Если вы знакомы с пострадавшим и его болезнями, следует рассказать врачу о наличии хронического заболевания.
Нужно помнить, что лечение внутреннего кровотечения — сугубо врачебное дело. Не стоит следовать советам неопытных людей:
- промывать желудок;
- делать разные виды массажа;
- давать какие-либо лекарства;
- разрешать пить воду.
«Скорая помощь» должна максимально быстро доставить пациента в стационар. При осмотре врач бригады уже имеет подозрения о причине кровотечения. Обследование живота позволяет заметить неравномерное участие в дыхании, появление симптомов напряжения.
Перенесенная острая травма позволяет предположить силу повреждения и его локализацию. Врач может ввести в вену кровоостанавливающие препараты, позволяющие затромбироваться сосудам небольшого диаметра.
В стационаре в срочном порядке больному проводят анализы крови для определения степени анемии. Делаются все биохимические тесты, анализ мочи, чтобы установить возможный источник кровотечения.
Если состояние пациента позволяет, проводят эзофагогастроскопию, УЗИ брюшной полости для исключения повреждения органов.
Женщин осматривает гинеколог, особенно если имеется нарушение сроков менструального цикла.
Женщина может даже не предполагать, что беременна
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери. Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу. Если есть подозрение на кровоизлияние в желудок у взрослых, в первую очередь нужно обеспечить покой. Оптимальное положение – лежа на спине, на твердой поверхности. Если человек теряет сознание, нужно следить за тем, чтобы во время рвоты массы не попали в органы дыхания.При рвоте алой кровью нужно немедленно звонить в скорую.Рвота гущей указывает на более медленной потере крови. Но попытаться остановить кровотечение необходимо в обоих случаях. Для этого на область живота положить холод. Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.Ни в коем случае нельзя давать пищу и воду. Если пациент в сознании и очень просит пить, стоит дать ему пососать лед: холод вызовет спазм сосудов и уменьшит кровопотерю, при этом не будет большого количества воды в желудке.Как остановить кровотечение в домашних условиях? При остром состоянии можно только замедлить скорость кровопотери и помочь человеку продержаться до приезда медиков. Следует помнить, что доврачебная помощь может как спасти человека, так и навредить.Нельзя заставлять человека двигаться. Транспортировать можно только на носилках, опустив голову ниже ног. В таком положении можно уложить пациента до приезда скорой, подложив под ноги подушку или свернутое полотенце. приток крови к голове поможет избежать потери сознания.Медицинские препараты принимать не желательно. Только в остром состоянии можно дать 30-50 мл аминокапроновой кислоты, 2-3 измельченный таблетки Дицинона или пару ложек хлористого кальция. Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам. При легкой и иногда при средней степени кровотечения пациент проходит лечение амбулаторно. В остром состоянии показана госпитализация. Только в условиях стационара медики смогут оказать быструю и квалифицированную помощь, которая поможет спасти человеку жизнь.Амбулаторным лечением занимается гатсроэнтеролог. Острое состояние купирует хирург. Если кровотечение и боль локализованы в области прямой кишки, нужна консультация проктолога. В зависимости от результатов предварительного обследования может потребоваться консультация гематолога или онколога.Выяснить, почему идет кровь из слизистой желудка и кишечника, а также оценить состояние пациента помогут:ФГДС. Этот метод позволяет врачу увидеть степень поражения. Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.Анализ кала на скрытую кровь применяется при внутреннем кишечном кровотечении. Он позволяет определить наличие примесей крови даже в том случае, если объем суточной потери составляет 15 мл.Общий анализ крови. Его расшифровка поможет выявить наличие воспаления, оценить свертываемость и выявить анемию.При необходимости проводится анализ рвотных масс.Рентген и КТ желудка или кишечника. Чем лечить пациента – выбирает врач после тщательного обследования.В условиях стационара обычно назначают:Средства для повышения свертываемости.Препараты для восполнения объема крови.Ингибиторы протонной помпы.Эндоскопические операции (прижигание, сшивание, лигирование сосуда).Хирургическая перевязка сосудов, резекция поврежденной части желудка или кишечника. Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии. Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны. Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений. _____________________________________________________________________________________Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже. Сделаем мир лучше вместе. Спасибо за внимание._____________________________________________________________________________________Источник: https://zen.yandex.ru/media/id/5a7bf2178139baa694016d48/5ac258d548c85e8aa195dd6f 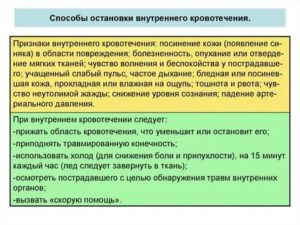
https://GetFirstHelp.ru/krovotechenie/kak-ostanovit-krovotechenie-pervaya-pomoshh